Tumori del cavo orale
Le neoplasie del cavo orale rappresentano circa il 5% di tutti i tumori maligni e, in quest’ambito, più del 90% dei tumori è costituito dal cancro orale, istopatologicamente definito carcinoma squamocellulare in quanto origina dall’epitelio mucoso del cavo orale.
A livello epidemiologico, l’incidenza è maggiore nel sesso maschile e aumenta progressivamente con l’età. Tuttavia, negli ultimi anni è stato osservato un aumento dei casi tra i giovani, riferibile, oltre alla predisposizione genetica, anche all’abuso di alcool e tabacco, principali fattori eziologici del carcinoma orale. Alcuni studi suggeriscono che l’infezione da HPV giochi un ruolo importante nella cancerogenesi, imputabile anche alla scarsa igiene orale e a condizioni di immunosoppressione.
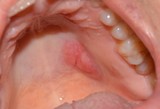
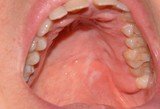
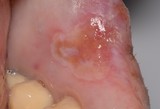
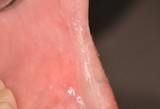
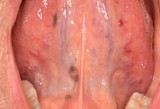
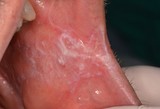
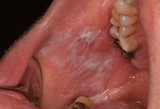
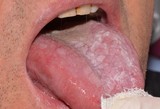
L’insorgenza del Ca squamocellulare orale può interessare tessuti sani ma, spesso, è preceduta da lesioni precancerose che si presentano clinicamente come aree rosse o placche bianche (eritroplachia e leucoplachia soprattutto). La diagnosi precoce di lesioni potenzialmente neoplastiche durante periodici controlli odontoiatrici risulta, quindi, fondamentale per migliorare la qualità della vita e la sopravvivenza dei pazienti visto l’alto tasso di mortalità in cui si incorre.
Nella maggioranza dei casi i tumori del cavo orale sono asintomatici o presentano, negli stadi iniziali, segni e sintomi molto lievi quali la presenza di tumefazioni o ulcerazioni non soggette a guarigione spontanea, o un leggero dolore/bruciore esacerbato da stimoli meccanici quando evolve da una eritroplachia o leucoplachia. L’esame obbiettivo delle lesioni sospette deve includere la palpazione manuale o bimanuale in quanto spesso l’esordio clinico è rappresentato da un indurimento dell’area interessata.
Le sedi più colpite dal carcinoma orale sono:
- il labbro inferiore, che raramente va incontro a metastasi, ma è soggetto a ritardo diagnostico a causa di una presentazione clinica simile a quella erpetica;
- la lingua, le cui forme metastatizzano precocemente coinvolgendo linfonodi sottomandibolari e cervicali profondi;
- il pavimento orale;
- il palato molle;
- il trigono retromolare;
- la gengiva;
- la cresta alveolare, infatti è di frequente osservazione il coinvolgimento del legamento parodontale e dell’osso sottostante con conseguente mobilità dentale che, talvolta, rappresenta la prima manifestazione clinica del carcinoma.
La morfologia clinica rispecchia la modalità di crescita della neoplasia. E' possibile avere lesioni:
- esofitico-papillari;
- verrucose;
- endofitiche;
- infiltrativo-nodulari dure e a bordi leggermente rilevati.
Nei casi più gravi i sintomi includono sanguinamento, alitosi, fistolizzazioni cutanee, difficoltà di fonazione e di apertura della bocca, disfagia, anestesia dovuta alla compressione del nervo e, se interessati il distretto orofaringeo e rinofaringeo, possibile otalgia e dispnea.
Non di rado il primo segno clinico del tumore è una tumefazione dei linfonodi laterocervicali o sottomandibolari.
La diagnosi si basa su un accurato esame obbiettivo del cavo orale seguito da esame bioptico.
L’esame clinico del paziente, che si reca in studio per un controllo di routine o per eventuali problematiche del cavo orale, deve essere condotto accuratamente e deve interessare tutte le aree, comprese quelle meno visibili. È opportuno considerare come caso dubbio ogni lesione che si presenti come macchia o placca, nodulo, erosione-ulcera, o verrucosità, indipendentemente dalle cause apparenti e dai sintomi, fino a quando non sia dimostrabile il contrario. Si prosegue rimuovendo ogni possibile causa collegata alla lesione e la si deve seguire nell'iter evolutivo con uno stretto follow-up. Le lesioni che non guariscono entro 15 giorni vengono considerate come casi dubbi. Poiché il possibile miglioramento che segue alla rimozione della causa apparente non è preludio di guarigione, bisogna continuare a considerare il caso come dubbio senza sottovalutarlo.
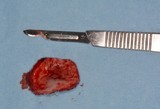
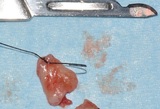
È necessario completare l’iter clinico di ogni caso dubbio con l’esecuzione di una biopsia. L’esame bioptico rappresenta, in questa fase, un atto chirurgico di fondamentale importanza perché permette di determinare, tramite l'analisi istologica del campione, possibili modificazioni dell’architettura cellulare e tissutale. Deve essere eseguita sulle aree più sospette evitando quelle necrotiche. È sempre preferibile ricorrere alla tecnica incisionale, a meno che non si tratti di piccole lesioni ben delimitate. La biopsia escissionale, soprattutto nel caso di lesioni infiltranti, comporta il rischio di non asportare del tutto la neoformazione, aumentando, nel caso di malignità, il pericolo di disseminazione e una maggiore difficoltà nell'identificazione dei margini della lesione nel successivo intervento chirurgico. Il prelievo deve comprendere anche una parte di tessuto sano e, se si tratta di lesioni ampie e non omogenee, è consigliabile un prelievo multiplo, per evitare di incorrere in falsi negativi.
Gli esami strumentali sono molto utili nella stadiazione del carcinoma e nella valutazione dell’efficacia terapeutica.
L’eventuale invasione ossea si delinea già mediante esami bidimensionali di I livello come l’OPT e le radiografie endorali.
La TAC e la RMN sono indagini più accurate e risultano utili, rispettivamente, nella valutazione del coinvolgimento delle ossa mascellari e dei tessuti molli. Entrambe permettono di delineare l’eventuale interessamento linfonodale.